Poliposi
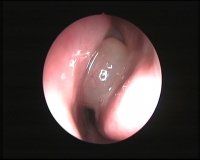
I polipi nasali derivano da un edema (processo infiammatorio) della mucosa che riveste la parete alta delle fosse nasali. (Fig. 1)
Da questa area, denominata etmoide anteriore, originano i polipi che tendono ad espandersi e quindi ad ostruire le cellule etmoidali, i seni paranasali (mascellare, frontale, ed in qualche caso sfenoidale) e le fosse nasali.
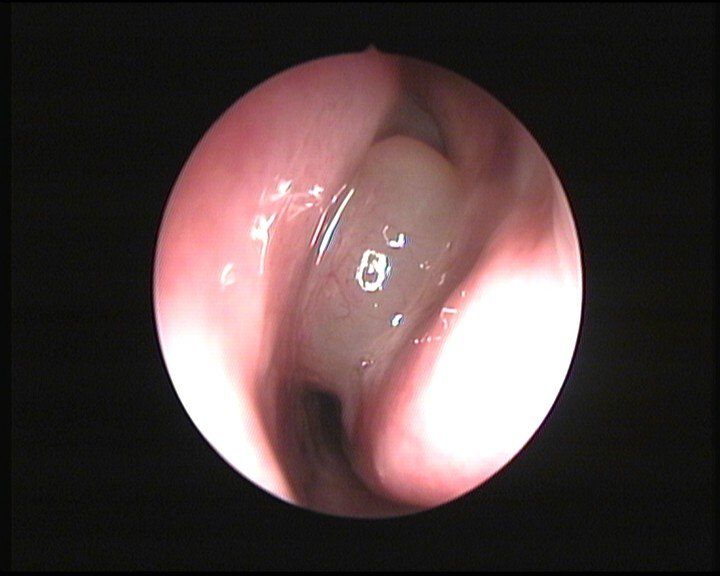
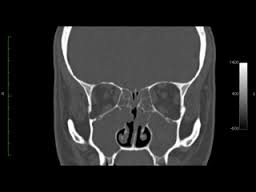
La prima manifestazione dei polipi è un ispessimento diffuso o circoscritto associato ad un rigonfiamento della mucosa. Se i fattori eziologici continuano ad agire, il passaggio successivo è la formazione di un’area mucosa alterata, a base ampia, più o meno definita, dalla quale si sviluppano i polipi. L’aspetto di queste neoformazioni è di solito traslucido, di consistenza molle e colore giallastro, anche se non mancano variazioni in relazione al tipo di paziente ed all’estensione della patologia. La diagnosi viene effettuata dallo specialista otorinolaringoiatra durante la visita ambulatoriale che deve essere effettuata con l’endoscopia nasale. Questa metodica strumentale è necessaria per una corretta valutazione della patologia ed inoltre, se l’endoscopio viene collegato ad una telecamera ed a un monitor, consente al medico di illustrare con chiarezza il quadro clinico al paziente. Per valutare l’estensione e la gravità della poliposi nasale è necessaria la Tomografia Computerizzata (TC) che consente di analizzare in dettaglio le strutture anatomiche coinvolte dalla patologia. (Fig. 2)
I sintomi di questa malattia sono respirazione nasale ostruita, cefalea fronto-orbitaria con sensazione di pienezza o di pressione tra gli occhi, fuoriuscita di secrezioni limpide o giallastre dal naso (rinorrea) ed una riduzione parziale o totale dell’olfatto (iposmia/anosmia).
Trattamento della poliposi nasale
La cura della poliposi nasale prevede cicli di terapia medica associata ad un trattamento chirurgico. La terapia medica è basata sulla somministrazione di lavaggi nasali con soluzioni iso o ipertoniche, associati a farmaci cortisonici per via locale (gocce e spray nasali) e quando possibile per via sistemica (orale o intramuscolare). Vi sono infatti alcuni pazienti, come ad esempio le persone affette da diabete, da ipertensione arteriosa o da ulcera gastro-duodenale, nei quali la somministrazione di corticosteroidei per via sistemica deve essere effettuata con attenzione e comunque sotto controllo medico. Molto utili sono anche cicli di terapia antibiotica (di solito macrolidi o penicilline) per via orale. Nei casi di sovrainfezione fungina vengono associati cicli di farmaci anti-micotici per via orale. Ma vi sono molti casi in cui la terapia medica non è sufficiente a risolvere il quadro sintomatologico e quindi si rende necessario intervenire chirurgicamente. Attualmente le metodiche più utilizzate per la rimozione dei polipi nasali prevedono l’impiego dell’endoscopia nasale associata a strumenti quali il microdebrider o il laser che consentono di eseguire l’intervento in maniera molto accurata. Presso il Gruppo Otologico vengono eseguiti di routine interventi in endoscopia sotto il controllo di una sofisticata telecamera collegata ad un monitor ad alta risoluzione. Deve essere sottolineato che anche nei casi in cui i polipi nasali siano stati rimossi completamente, il paziente deve essere sottoposto a periodici controlli post-operatori soprattutto nei mesi successivi all’intervento; sono inoltre necessarie terapie locali con gocce spray nasali al fine di ottenere una guarigione più lunga e duratura. Nonostante attraverso la chirurgia endoscopica siano stati conseguiti notevoli miglioramenti nella terapia di questa patologia, l’incidenza delle recidive è ancora molto elevata. Il paziente deve essere quindi informato sull’eventualità che i polipi nasali possano riformarsi. Inoltre gli interventi chirurgici con l’endoscopia devono essere eseguiti in centri specializzati e con esperienza poiché i seni paranasali sono localizzati in vicinanza ad importanti strutture anatomiche come l’organo della vista (globo oculare e nervo ottico) e la parte anteriore del cervello (lobo frontale).
Complicanze chirurgiche
Le complicanze possono essere distinte in minori e gravi. Le prime sono: la formazione di ponti fibrosi (sinechie) nella cavità chirurgica ed il restringimento dell’ostio (apertura) dei seni paranasali che favoriscono le recidive della patologia. Altre complicanze minori sono le lesioni della parete interna della cavità orbitaria che possono causare enfisema orbitario (raccolte di aria intorno all’occhio), oppure diplopia temporanea (visione sdoppiata) e le emorragie post-operatorie che possono richiedere un ulteriore intervento oppure un più stipato tamponamento nasale. Molto rara è la lesione diretta del dotto naso-lacrimale che può determinare incremento della lacrimazione; generalmente questo problema si risolve spontaneamente nell’arco di qualche giorno. Le complicanze gravi sono la fistola rino-liquorale (perdita di liquido cefalo-rachidiano dal cervello alle cavità nasali) che se non trattata può causare meningite o pneumoencefalo, l’emorragia orbitaria che può determinare perdita transitoria del visus o cecità e la lesione diretta di uno o di entrambi i nervi ottici che determina cecità permanente.